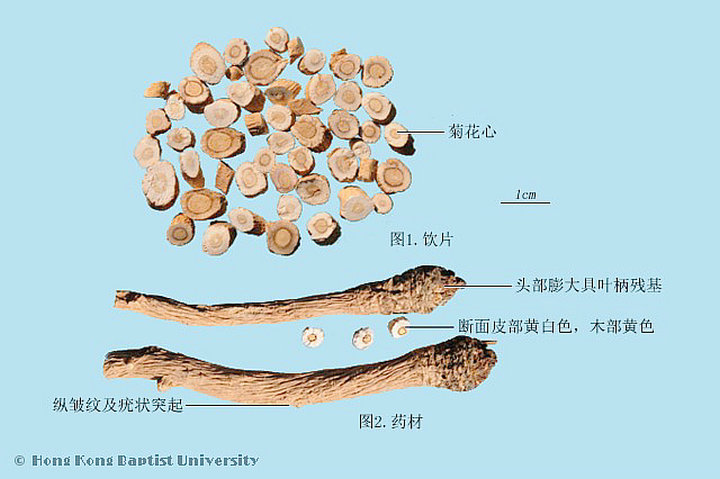
概念
病理性蛋白尿多见于各种肾脏疾病中,如急慢性肾小球肾炎、肾病综合征、肾盂肾炎、高血压性肾病等。若剧烈运动、精神紧张、长期直立、高蛋白饮食等情况下,有时小便也可检出蛋白,应属正常状态,不可作病理诊治。
根据临床表现,蛋白尿应属中医“精微下注”、“精气下泄”,可归于“虚损”病范畴,又与水肿常相兼出现。其发生当责之于肺脾肾三脏功能失调,是属肾失封藏,精气下泄。此外,又有因风邪湿热着肾,清浊相干,肾气受损,精微外泄、浊邪久恋引起的重要病理机制,从而造成邪盛正虚、迁延不愈的情况,甚至导致瘀闭毒阻、上关下格等。故在临床上,不可单纯敛精固涩,常需与祛邪药同用方有效果。根据临床实践,消除蛋白尿的方法主要有疏风、清热、利湿、化瘀、泄浊以祛邪,补肺、健脾、益肾以扶正等。
鉴别与治疗
【证治方药】
实证
(一)湿热壅滞
1.临床表现:面浮肢肿,脘痞腹胀,纳呆便溏,尿短混沌或尿频而灼,淋沥不尽,小腹拘急。或发热恶寒,身重腰痛。舌红,苔黄腻,脉滑数。实验室检查小便常规有少量蛋白、红细胞或白细胞、脓细胞等。
2.病因病机:湿热下注,壅滞肾脉,水湿外溢故见面浮肢肿,湿热下注故见尿频淋沥。
3.治法:清热祛湿通淋。
4.方剂:二妙散(《丹溪心法》)合黄芩滑石汤(《温病条辨》)加减。
药物:薏苡仁15〜30g,苍术10g,益母草30g,黄芩10〜15g,滑石10g,猪苓10g,茯苓15g,石韦10〜15g,黄柏6〜10g。
方义:黄柏、黄芩清热燥湿,石韦利湿通淋,薏苡仁、茯苓、滑石淡渗利湿,苍术燥湿健脾,益母草活血利水。
加减:发热恶寒加金银花、连翘清热解毒,咽痛加射干、马勃利咽止痛,尿频尿急加瞿麦、萹蓄清热通淋,腰痛而小腹拘急加川牛膝、丹参、琥珀活血通淋,尿血加小蓟、鲜茅根清热止血,尿少而肿加泽泻、车前草利水消肿。
5.变通法:如湿热致瘀、封藏失固者,见蛋白尿及血尿,四肢浮肿、溲短混浊起泡、脘痞纳呆、口干不饮、舌红紫苔黄腻、脉滑数。可用清热利湿化瘀,方用萆薢分清饮(《医学心悟》)加减,药如萆薢、黄柏、车前子、石菖蒲;莲子心、丹参、益母草、红花、泽兰等。蛋白尿加凤尾草、白花蛇舌草,血尿多加茜草根、仙鹤草。
(二)湿热稽留
1.临床表现:高度水肿,腰以下尤甚,或伴胸水、腹水及阴囊水肿,小便混浊、泡沫不散,身倦乏力,脘痞腹胀。舌红,苔黄腻或白腻,脉滑数。实验室检查可见大量蛋白尿、低蛋白血症等。
2.病因病机:湿热毒邪稽留,肾失开阖,气化不利。肾失于阖,清气不升,蛋白精微由小便外泄;肾失于开,浊阴内停,水液潴留而为肿。
3.治法:清利湿热,解毒泄浊,化气行水。
4.方剂:茵陈五苓散(《金匮要略》)合清利方(徐嵩年经验方)加减。
药物:玉米须30g,白茅根30g,茵陈30g,白术10g,桂枝6g,白花蛇舌草30g,蒲公英30g,浮萍15g,蝉衣6〜10g,生薏苡仁15〜30g,猪苓10g,泽泻10g,茯苓30g。
方义:玉米须、白茅根、茵陈清利湿热,白术、生薏苡仁、桂枝化气行水,猪苓、泽泻、茯苓利水消肿,白花蛇舌草、蒲公英、浮萍、蝉衣解毒泄浊。
加减:热毒甚者加板蓝根、七叶一枝花,纳呆腹胀加厚朴、陈皮、青皮理气,水肿甚者加将军干、抽葫芦利水消肿。气虚者加大量黄芪益气利水,血瘀者加丹参、泽兰、益母草化瘀利水。
5.变通法:水肿甚或伴胸腹水而正气不虚者,可用疏凿饮子(《济生方》)加减,分利湿热。若正气受损而见气虚夹瘀夹湿夹热者,可改用当归拈痛汤(《医学启源》)加减,药用党参、当归、桃仁、红花、丹参、茵陈、知母、苍术、葛根、升麻、黄芪、羌活等,清热利湿、化瘀补气。
(一)肺脾气虚
1.临床表现:眼睑及肢体浮肿,或新起或久病,时减时甚,尿中检出蛋白,小便不利。面色苍白,纳呆腹胀,腰酸肢楚,容易感冒。舌淡红,苔薄腻或黄,脉虚数或带浮。
2.病因病机:肺虚不能卫外,脾虚无以健运,风湿热毒之邪乘虚袭人,正虚邪盛、清浊相干,致精微物质从小便渗漏而出。
3.治法:补益肺脾,疏风利湿。
4.方剂:防己黄芪汤(《金暖要略》)合四君子汤(《局方》)加减。
药物:生黄芪15〜30g,汉防己10g,白术15g,茯苓15〜30g,桂枝6〜10g,羌活10g,泽泻10g,防风10g,党参10g,苏叶10g,蝉衣6〜10g,甘草6g。
方义:黄芪、党参、白术、茯苓、甘草补益肺脾,白术、茯苓、桂枝、防己、泽泻利湿泄浊,羌活、防风、苏叶、蝉衣疏风固表。
加减:若见尿中有红细胞者,加荆芥炭、贯众炭疏风凉血解毒。若咽痛红肿、恶寒发热,风热甚者去桂枝、防风,加连翘、银花清热。若有皮肤瘙痒或感染者,加麻黄、连翘、赤小豆、徐长卿疏风清热。湿热盛,小便不利而色黄,苔黄腻,加石韦、米仁、大蓟根清利湿热。脾虚腹胀便溏,加山药、扁豆、米仁健脾渗湿。
5.变通法:风湿热毒甚者,用银翘散(《温病条辨》)合防己黄芪汤(《金匮要略》),以疏风利湿、清热解毒、益气泄浊为治。
(二)脾虚不摄
1.临床表现:尿蛋白量多,定性呈强阳性,病已日久。头晕目眩,神疲乏力,声低气短,纳呆腹胀,面色㿠白,自汗腰酸,大便溏薄,小腹坠胀,可有浮肿。舌淡,脉沉细。血浆白蛋白降低,血胆固醇增高。
2.病因病机:久病脾气下陷,清阳不升,浊阴不降,湿毒久恋。
3.治法:益气升阳,泄浊利湿,固精敛气。
4.方剂:黄芪人参汤(《脾胃论》)合五子衍宗丸(《证治准绳》)加减。
药物:生黄芪15〜30g,党参10〜15g,白术15g,羌活10〜15g,菟丝子10g,枸杞子10g,五味子10g,车前子10g(包),芡实10〜15g,苍术10g,黄柏6g,升麻3〜6g。
方义:黄芪、党参、白术益气健脾,羌活、升麻升阳疏风,菟丝子、五味子、芡实、枸杞子补肾固精,车前子、苍术、黄柏利湿泄浊。
加减:面浮肢肿加益母草、泽泻利湿消肿。热毒甚者加土茯苓、米仁、石韦、大蓟根、银花清利。肾虚腰酸加熟地、山萸肉补肾。腹胀便溏加山药、扁豆、莲子肉健脾固涩。若血压增高者,去升麻、羌活,加杜仲、川断、桑寄生补肾而能降压。
5.变通法:脾气下陷、湿热甚者,可用清燥汤(《脾胃论》)加减,益气升阳热利湿,药用黄芪、党参、白术、黄连、黄柏、苍术、五味子、猪苓、茯苓、麦冬等。若脾肾俱虚者,用黄芪人参汤合六味地黄丸(《小儿药证直诀》 益气健脾、补肾滋阴。
(三)肾阴亏虚
1.临床表现:蛋白尿,水肿不甚或无水肿,腰膝酸软,倦怠乏力,口干咽燥,头晕心悸,躁动不安,夜卧不宁,潮热盗汗,手脚心热。舌红苔少,脉细数。
2.病因病机:湿热燔灼,热重于湿,阴津受损,久必及肾,肾阴亏损。
3.治法:滋肾阴,清相火,渗湿利水。
4.方剂:知柏地黄丸(《医宗金鉴》)合二至丸(《证治准绳》)加减。
药物:知母10g,黄柏6〜10g,生熟地黄10〜15g,山茱萸10〜15g,茯苓10〜15g,泽泻10〜15g,牡丹皮10g,女贞子10〜15g,旱莲草10〜15g。
方义:生地、山萸、熟地滋肾阴,丹皮、知母、黄柏泻相火,茯苓、泽泻渗湿利水,女贞子、旱莲草补阴血。
加减:头晕目眩加枸杞子、菊花、白蒺藜补肝息风,腰痛加桑寄生、杜仲强腰补肾,尿短加猪苓、车前子利水,血虚加阿胶、桑椹子补血,津伤加玉竹、石斛、乌梅养阴生津。
5.变通法:可用左归丸(《景岳全书》)合大补阴丸(《丹溪心法》)加减。
(四)肾阳虚微
1.临床表现:下肢浮肿、凹陷不起,畏寒肢冷、手足不温,面白少华或两颧粉红如涂脂,精神倦怠,腰膝酸软,足跟疼痛,大便秘结或下利清谷,小便清长或夜尿增多。舌淡或瘦红或胖嫩,脉沉细或虚数。
3.治法:温肾通阳,化湿利水。
药物:熟地黄10〜15g,山茱萸10〜15g,山药10〜15g,茯苓15〜30g,泽泻10〜15g,牡丹皮10g,车前子10〜15g,肉桂6g,淡附子6g,牛膝10〜15g。
方义:肉桂、淡附子温肾通阳,熟地、山萸、山药补肾摄精,茯苓、泽泻、车前子化湿利水,丹皮凉血反佐,牛膝引药下行。
加减:颧红如脂加鹿角胶、龟胶大补精血,腰膝酸软加桑寄生、杜仲强筋壮骨,畏寒背冷、全身乏力、体虚易感者加黄芪、人参、白术、黄精补气,脘痞纳呆加藿香梗、生谷芽芳化开胃,尿少加桂枝、猪苓通阳利水,大量蛋白尿合用五子衍宗丸(《证治准绳》)加桑螵蛸、芡实补肾摄精。
5.变通法:可用右归丸(《景岳全书》)合龟鹿二仙膏(《医便》)加减。
【简易方药】
1.生紫菀、浮萍、荆芥、防风、西河柳、苏叶各10g,蝉衣6g,米仁根、益母草各30g。每日1剂,水煎服。治顽固性蛋白尿,血胆固醇高,且常伴皮肤、呼吸道感染者。
2.蜂房10〜15g,紫草15〜30g,乌梅10〜15g,苏叶15g,蝉衣6〜10g。每日1剂,水煎服。
3.芡实合剂:芡实30g,白术、茯苓各12g,山药15g,菟丝子、金樱子、黄精各24g,百合18g,枇杷叶、党参各9g。每日1剂,水煎服。用治脾肾阳虚。
4.黄芪粥:生黄芪、薏苡仁、糯米各30g,赤小豆15g,鸡内金(研末)9g,金橘饼2枚(或用陈皮3g代)。每日1剂。先以水600ml煮黄芪、陈皮20分钟2去渣;次入薏苡仁、赤小豆煮30分钟;再次入鸡内金、糯米煮熟成粥。1日量分2次服,若有金橘饼可咀服。用治慢性肾炎后期。
5.玉米须:用治15岁以下儿童之慢性肾炎,持久服用,若无特殊情况者均可趋向好转。1日用玉米须60g煎汤代茶,渴即饮之,不拘次数,勿饮其他饮料。就睡时若饮不完,次晓即倾去,再煎新汤饮之。切勿间断,至3个月时检查,见效再继续服3个月,则可痊愈。兼脾虚者先投以参苓白术散作汤剂,连用2〜3周,食量增加,大便正常,即用玉米须。若外感发热日久,灼伤阴分者,可兼服六味地黄丸。
文献与评述
功能性蛋白尿是一种轻度、暂时性、良性蛋白尿。可见于剧烈体力劳动或运动后、长途行军期间、高温作业或严重受寒、精神紧张后等,发热病的极期、充血性心力衰竭也常产生此种蛋白尿。进食高蛋白饮食后所出现的蛋白尿也属此类。原因去除后,蛋白尿即可迅速消失。24小时尿蛋白质含量一般为0.5g以下,很少超过1g。体位性(或直立性)蛋白尿的发生与体位改变有密切关系。其特点是清晨尿无蛋白质,起床活动后渐出现蛋白尿,长时间直立、行走时,尿蛋白质含量增多,平卧休息1小时后尿蛋白质含量减少或消失。
病理性蛋白尿的特点是蛋白尿经常出现,尿中蛋白质含量较多,尿沉淀中常含有较多的病理成分如红、白细胞和管型等;病人常伴有其他肾脏病表现如高血压、水肿等或全身性原发病变。可见于急慢性肾小球肾炎、肾病综合征、肾盂肾炎、高血压性肾病、妊娠中毒症、红斑狼疮性肾炎、放射性肾炎等。蛋白尿的持续存在,一般认为是肾脏病的指征,但无蛋白尿也不能完全排除肾脏病的可能性。尿蛋白质含量的多少不一定反映肾脏病的严重程度,而与病变的部位及性质有密切关系。
现代医家根据其发病机制及病理学特点,重视湿热、热毒、瘀血等的研究。湿热蕴结上犯伤肺,中侵伤脾,下注伤肾,进而耗气伤阴,湿热邪毒贯穿肾病始终,是肾脏疾患发生发展及恶化的主要因素。湿毒不去,壅滞下焦,肾脏气化失司则尿短肢肿。《玉机微义》“诸水肿者,湿热之相兼也”,即是其理。肾失封藏,精血下泄出现溲赤泡多,久不消散,化验可见蛋白尿、血尿。热毒湿邪留着体内,影响脾肾统摄,封藏失固,精微下注。具体可分为以下几个时期:①水湿潴留期:以水肿为主。②水湿郁而化热期:水肿渐消,湿热之邪蕴结,脾肾亏损,封藏失职,脾不固精,肾不敛精,出现蛋白尿、血尿。③湿热相持期:正气渐衰,肾功能仍能代偿。④湿热瘀血期,肾功能失代偿,水毒内闭。在临床上可据证施治。
蛋白尿顽固者,每有虚实夹杂、寒热兼存的现象。虚者以脾虚不运、清阳不升,肾虚不固、精气下泄为主;实者有风热、湿毒、瘀阻等几种情况,同时存在。故在治疗时,必须始终在固守健脾升阳、益肾固精的基础上,选用疏风、清热、利湿、解毒、活血药物,配伍应用。如此才能清升浊降,正复邪去,从而达到消除蛋白尿的治疗目的。


求道

168

0


求道

387

0


求道

416

0


求道

420

0


求道

402

0


求道

394

0


求道

832

0


求道

719

0


求道

1125

0


求道

1087

0
查看更多